Rekonstruktive Zahnmedizin: Wiederaufbau der Bisshöhe
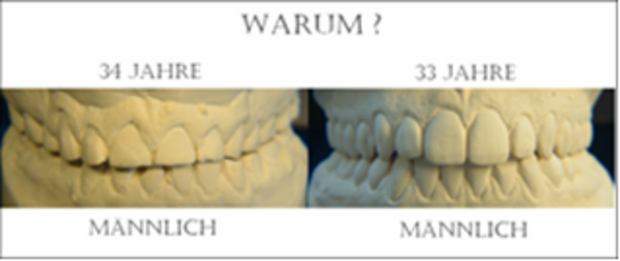
Das Gebiss links weist verkürzte, abradierte Zähne auf, mit einem Verlust an Bisshöhe von mehreren Millimetern. Regelrechte Zahnkontakte für die Bissführung sind nicht mehr vorhanden, es liegt ein horizontales Kaumuster vor.
Beim Gebiss rechts weisen die Zähne physiologische Zahnformen und -längen auf, mit regelrechten Zahnkontakten für die Bissführung; es liegt ein vertikales Kaumuster vor.
Die Wiederherstellung der Kaufunktion erfolgt über eine komplette funktionell-ästhetische Rekonstruktion (KFR).
Bildquelle: ©GZFA
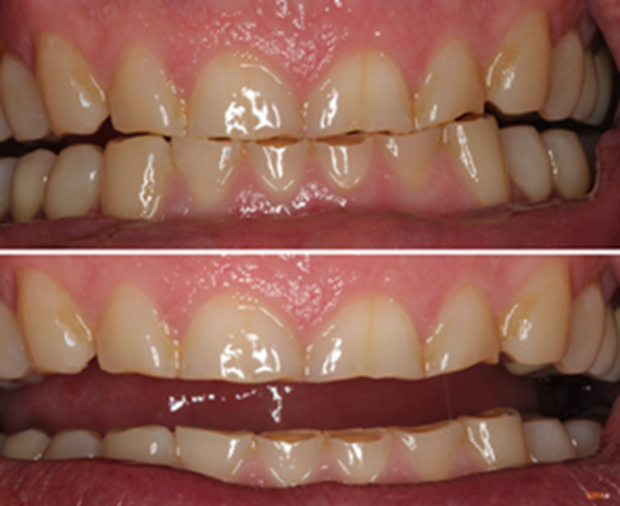
Der massive Zahnsubstanzverlust kann nur über eine komplette funktionell-ästhetische Rekonstruktion (KFR) behandelt werden.
Bildquelle: ©GZFA
Wiederherstellung des Kauapparates in Form, Funktion und Ästhetik
Wann kommen rekonstruktive zahnärztliche Behandlungen zum Einsatz?
Wie die restaurative Zahnheilkunde befasst sich auch die rekonstruktive Zahnmedizin mit der Behandlung geschädigter Zahnsubstanz, mit dem Ziel einer Wiederherstellung der biologischen Zahnfunktionen sowie der Zahnästhetik.
Die rekonstruktive Zahnmedizin dient darüber hinaus umfassenderen funktionell-ästhetischen Wiederaufbaumaßnahmen, die den gesamten Ober- und Unterkiefer betreffen können, wenn etwa starker Zahnsubstanzverlust (Abrasion) mit Verlust der Bisshöhe, umfangreicher Kieferknochenrückgang oder mehrfacher Zahnverlust bzw. Zahnlosigkeit behandelt werden sollen.
Rekonstruktive Maßnahmen sind daher weitaus komplexer als etwa die Einzelversorgung mit Füllungen, Brücken oder Kronen, denn sie konzentrieren sich auf die Wiederherstellung von Form, Funktion und Ästhetik des gesamten Kauapparates. Zu diesen Versorgungen gehören z.B. Zahnimplantate mit oder ohne Knochenaufbau, Zahnprothesen und komplette funktionell-ästhetische Rekonstruktionen (KFR) der Zähne im Ober- und Unterkiefer, u.a. mit Kronen, Inlays, Onlays und Veneers aus Vollkeramik. Auch Behandlungen von Zahnfleisch und Zahnbett sind häufig Bestandteil solcher umfangreichen Maßnahmen. Ziel ist die Wiederherstellung einer regelrechten und gesunden Bisssituation, ein sog. eugnathes Gebiss.
Erfolgreiche Behandlungskonzepte in der rekonstruktiven Zahnheilkunde erfordern ein hohes Maß an Erfahrung der behandelnden Zahnärzte und Implantologen sowie eine perfekte Zusammenarbeit zwischen Zahnärzten und Zahntechnikern.
Das Beschleifen bzw. Präparieren aller Zähne eines Kiefers zur Vorbereitung einer KFR setzt ein hohes Maß an Verantwortung und höchste fachliche Kompetenz des Behandler-Teams voraus. Die Bisshebung mittels kompletter funktionell-ästhetischer Rekonstruktion ist äußerst komplex und besteht aus zahlreichen, perfekt aufeinander abgestimmten Behandlungsschritten.
Warum funktionieren manche Kausysteme ein Leben lang, andere dagegen nicht?
Beim Menschen brechen im Laufe seines Lebens nur zweimal Zähne durch den Kiefer, die Milchzähne im Kindesalter und im Anschluss daran die bleibenden Zähne. Diese sollten idealerweise ein Leben lang „halten“ und ihre natürliche Funktion beim Zubeißen, Kauen und Sprechen dauerhaft erfüllen.
Jedoch nicht alle Kausysteme funktionieren ein Leben lang. So ist häufig zu beobachten, dass Patienten gleichen Alters und Geschlechts deutliche Unterschiede im Gebiss aufweisen, die auf unterschiedlicher Abnutzung der Zähne beruhen und zu Schädigungen der Zahnhartsubstanz bis hin zum Zahnverlust führen können.
Bildquelle: ©GZFA
Welche Ursachen liegen Schädigungen der Zahnhartsubstanz zugrunde?
Mangelnde Mundhygiene sowie der Verzicht auf regelmäßige zahnärztliche Untersuchungen, möglicherweise wegen Zahnarztangst, sind Gründe für frühzeitig geschädigte Zähne aber auch ernstzunehmende Erkrankungen wie Karies und Parodontose, eine genetische Veranlagung, falsche Ernährungsgewohnheiten oder Kaufunktionsstörungen tragen maßgeblich dazu bei.
Wie entstehen funktionelle Fehlbelastungen im Kausystem?
Als Ursachen für funktionelle Fehlbelastungen im Kausystem gelten Fehlstellungen der Zähne, fehlende Zähne (z. B. genetisch nicht angelegte Zähne), nicht erfolgreich durchgeführte kieferorthopädische Behandlungen, mangelhaft gefertigte Füllungen, Kronen oder Brücken. Dabei kann bereits eine einzige nicht passende Kaufläche, wie etwa eine zu hohe oder zu niedrige Füllung, die harmonische Verzahnung stören und eine Fehlbelastung auslösen.
Zähne massiv unter Druck
Massive Druckkräfte können durch meist nächtliches Knirschen und Pressen (Bruxismus) auf Zähne und Kausystem einwirken und zu einem unnatürlichen Abrieb der Zahnhartsubstanz führen. Zahnabrieb (Abrasion), durch Druck ausgelöste Zahnhalsdefekte (Abfraktion) sowie Säureeinwirkung durch falsche Ernährung (Erosion) führen zu einem Verlust der Bisshöhe, zur Bissabsenkung und damit zum Verlust der physiologischen Kaufunktion.
Einzelne Zähne oder sogar die gesamten Zahnreihen von Ober- und Unterkiefer können betroffen sein. Sie verlieren ihre natürliche Länge und Form und sind stark verkürzt, wobei der Verlust der Bisshöhe mehrere Millimeter betragen kann. Die Front- und Eckzähne können den Biss nicht mehr führen, das Kaumuster entwickelt sich von einem funktionellen vertikalen in ein pathologisches horizontales Kaumuster. Die Zähne des Ober- und Unterkiefers greifen nicht mehr harmonisch ineinander, man spricht von einer gestörten Okklusion.
Psychoemotionaler Stress gilt als Auslöser sowie Verstärker der pathologischen Vorgänge, womit auch die Zunahme von Abrasionsgebissen bei noch jungen Patienten erklärbar ist, sind diese doch häufig beruflich enorm belastet.
Bissabsenkung - nicht nur ein ästhetisches Problem!
Kurze, abradierte Zähne sind nicht nur ein ästhetisches Problem. Denn mit der Fehlstellung der Zähne und dem Verlust der Bisshöhe (= Bissabsenkung), verändert sich zugleich auch die Position der Kiefergelenke. Dies führt zu deren Kompression mit Verspannung der Kau-, Kopf- und Gesichtsmuskulatur. Neuromuskuläre Mechanismen lösen in der Folge unterschiedliche Beschwerden wie Spannungskopfschmerz aber auch Schulter- oder Rückenschmerzen aus.
Ebenso kann eine Positionsveränderung der Kiefergelenke aus ihrer physiologischen, zentrischen Lage auch zu einem Schulter- und Beckenschiefstand führen.
Die Gesamtheit der beobachteten Schmerzen und Beschwerden durch eine Bissabsenkung gehören zum Symptomenkomplex einer CMD, einer craniomandibulären Dysfunktion.
Wiederherstellung der Kaufunktion nach Verlust der Bisshöhe beim bezahnten und beim zahnlosen Patienten
Zur Bisshebung in der rekonstruktiven Zahnheilkunde gibt es zwei Einsatzgebiete:
1. Komplette funktionell-ästhetische Rekonstruktion (KFR) beim bezahnten Patienten – Abrasionsgebiss
Da es sich bei der Abrasion der Zähne häufig nicht um einen „normalen“, rein altersbedingten Verschleiß handelt – zunehmend junge Menschen sind betroffen – sondern zumeist eine Funktionsstörung im Kausystem zugrunde liegt, sollte ein enormer Verlust der Bisshöhe behandelt werden. Dies gilt auch als wichtige präventive Maßnahme gegen die Entwicklung von CMD-Symptomen.
Zur Wiederherstellung der individuellen, funktionell-ästhetischen Okklusion und damit der Kaufunktion, bedarf es einer kompletten funktionell-ästhetischen Rekonstruktion (KFR) der Zähne des Patienten, eine sog. Bisshebung. Dies gilt im Besonderen bei Vorliegen eines Abrasionsgebisses mit erheblichem Verlust der Bisshöhe von teils 4-8 Millimetern.
Komplette Wiederherstellung der Kaufunktion statt Reparaturzahnmedizin
Eine Bisshebung mittels rekonstruktiver Maßnahmen führt nur dann zur kompletten Wiederherstellung der Kaufunktion, wenn alle Zähne eines Kiefers in die Planung einbezogen werden. Denn jede Veränderung an den Zähnen oder der Aufbau nur einzelner Zähne wirken sich automatisch auch auf die Position der Kiefergelenke aus, Funktionsstörungen können sich verschlimmern. Die Behandlung lediglich einzelner Zähne gewährleistet keine Wiederherstellung eines stabilen vertikalen Kaumusters und entspricht daher einer ungenügenden Reparaturmedizin und nicht einem verantwortungsbewussten und patientengerechten Therapieansatz.
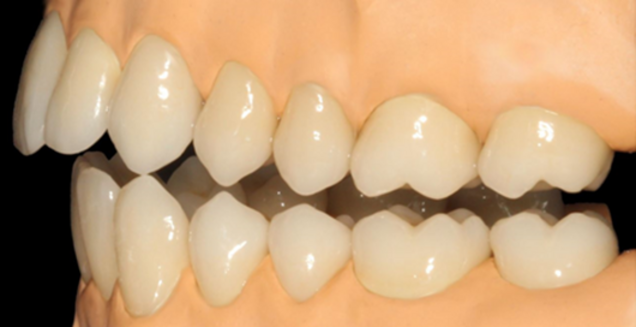
Bildquelle: ©GZFA
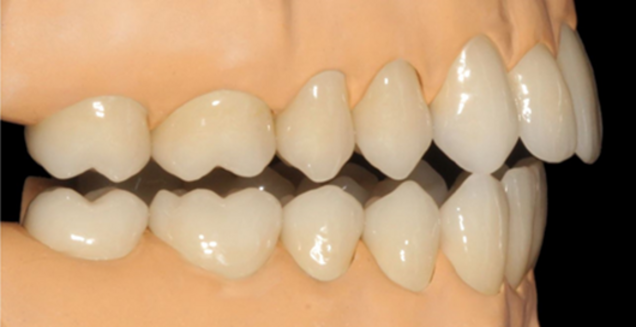
Bildquelle: ©GZFA

Komplette funktionell-ästhetische Rekonstruktion beim zahnlosen Patienten: Vorher – Nachher.
Bildquelle: ©GZFA
Welche Bedeutung hat die Schienentherapie VOR der Behandlung mit rekonstruktiven Maßnahmen?
Rekonstruktive Versorgungen erfolgen nach Vorbehandlung mit einer Aufbissschiene; man spricht von einer präprothetischen Schienentherapie, also vor dem Einsatz von Zahnersatzversorgungen.
Die Schienentherapie erfolgt im Anschluss an eine manuelle und instrumentelle Funktionsanalyse des Kausystems und zeigt den Weg für die funktionelle und ästhetische Rekonstruktion der Zähne.
Mit Hilfe der diagnostischen Aufbissschiene (DROS®-Schiene) werden Ursache und Ausmaß der Okklusionsstörung ermittelt, die Kaumuskulatur entspannt und die zentrische Kiefergelenkposition angestrebt.
Aus dieser stabilen, zentrischen Kiefergelenkposition heraus können nun Zahnarzt und Zahntechniker in enger Teamarbeit, Maßnahmen für die neu gefundene Bisshöhe mit Front/Eckzahnführung planen. Wesentlich ist die korrekte Übertragung der ermittelten neuen Bisshöhe bei gleichzeitig korrekter Kiefergelenkposition in die prothetische Planung. Für die definitive Zahnersatzversorgung werden u.a. Kronen und Teilkronen aus Vollkeramik, Inlays und Onlays sowie Veneers verwendet.
Die prothetische Planung erfolgt zumeist erst nach einer Wachs-Modellierung der geplanten Versorgung für Ober- und Unterkiefer, einem sogen. „Wax-up“. Auch können „Probierzähne“ bzw. ein „Mock-up“ als „Probelauf“ vor Umsetzung der endgültigen Zahnersatzversorgung angepasst werden. In einigen Fällen dienen zunächst Langzeitprovisorien der Anpassung an die neue Bisssituation, bevor etwa vollkeramische Restaurationen angefertigt werden. Dadurch können noch etwaige Korrekturen vorgenommen werden.
2. Komplette funktionell-ästhetische Rekonstruktion beim zahnlosen Patienten
Parodontose gilt als Hauptursache für den Verlust von Zähnen und auch bei zahnlosen Patienten muss der Verlust der Bisshöhe ausgeglichen werden. Dies ist besonders wichtig bei Prothesenträgern, deren Zahnprothesen alt sind und schlecht sitzen.
Bei zahnlosen Patienten erfolgt die Bisshebung mit neuem vertikalen Kaumuster durch Langzeitprovisorien (LZP) auf Zahnimplantaten. Im ersten Schritt werden die benötigten Zahnimplantate gesetzt und mit Langzeitprovisorien versorgt. Im nächsten Schritt führt der Zahnarzt auf Grundlage dieser Provisorien eine diagnostische Schienentherapie mit einer Aufbissschiene durch, in gleicher Weise wie beim bezahnten Patienten mit Abrasionsgebiss.
Nach erfolgreichem Abschluss der Schienentherapie, die auch hier die zentrische Kiefergelenkposition vorgibt, erfolgt die komplette funktionelle Rekonstruktion (KFR) mit dem endgültigen Zahnersatz, der Implantat-Prothetik.
Implantologen und Zahnärzte, die funktionsdiagnostische Kriterien in die Behandlung einbeziehen und ihre Patienten aus der zentrischen Kieferrelation heraus prothetisch versorgen, sind in diesem Sinne Funktions-Implantologen. Mit dieser Vorgehensweise minimieren sie das Risiko von Fehlfunktionen mit möglichen CMD-Beschwerden und verbessern somit die Qualität jeder Zahnimplantat-Versorgung.
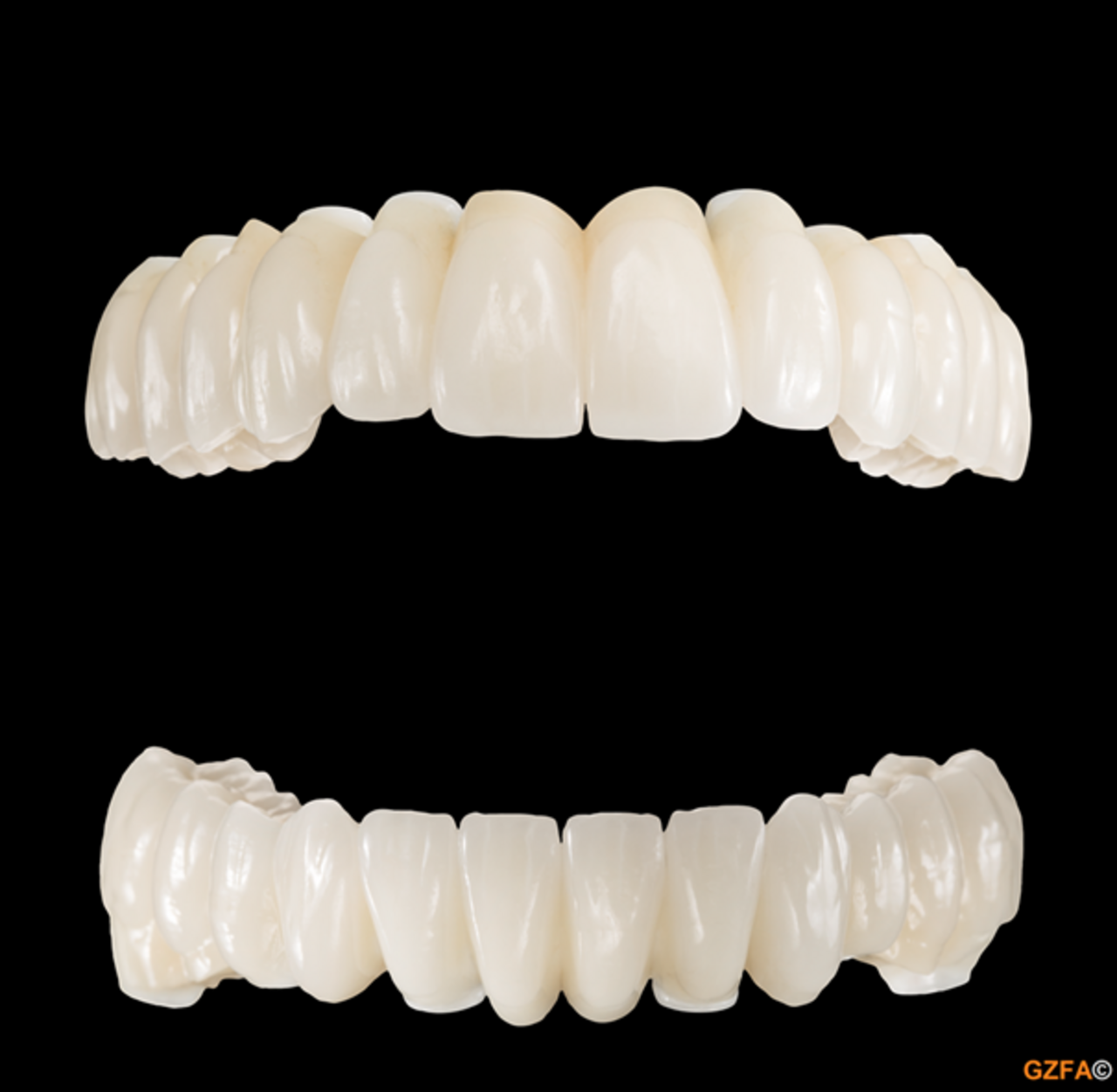
Zahnloser Patient - Rekonstruktive Zahnheilkunde: Komplette funktionelle und ästhetische Rekonstruktion aus Zirkon-Vollkeramik für den Ober- und Unterkiefer auf 6 und 8 Implantaten.
Bildquelle: ©GZFA
Mehr Zahnimplantate mit exakter Planung für mehr Sicherheit und Ästhetik
Bei der Versorgung mit Zahnimplantaten gilt grundsätzlich, dass mehr gesetzte Implantate (6-8) auch mehr Sicherheit und Funktionalität sowie eine anspruchsvolle ästhetische Versorgung mit Zahnersatz (Implantat-Prothetik) aus Vollkeramik gewährleisten können.
Zwei Konzepte kommen zum Einsatz:
- All-on-8 – Konzept für den zahnlosen Oberkiefer.
- All-on-6 – Konzept für den zahnlosen Unterkiefer.
Daneben gibt es das All-on-4®- Konzept, das in bestimmten Fällen eine Sofortversorgung mit festem Zahnersatz auf nur 4 Implantaten pro Kiefer ermöglicht – ohne vorherigen Knochenaufbau.
Zahnärzte und Zahntechniker als Spezialisten für Rekonstruktive Zahnheilkunde
Voraussetzung für eine erfolgreiche komplette funktionelle Rekonstruktion sind die präzise Diagnostik und Planung (3D-Implantatplanung) durch die beteiligten Behandler, des chirurgisch tätigen Zahnarztes/Implantologen, des prothetisch tätigen Zahnarztes und des Zahntechnikers, der den Zahnersatz herstellt.
Idealerweise haben die behandelnden Zahnärzte und Zahntechniker die gleiche hohe fachliche Ausbildung, wie sie beispielsweise das DROS®-Therapiekonzept bietet. Eine systematische Vorgehensweise in Diagnostik und Therapie für jeden einzelnen Patientenfall gewährleistet dabei die Wiederherstellung der individuellen funktionell-ästhetischen Okklusion.
